What is diabetes? Mechanism of pathogenesis, diagnosis, complications

Diabetes (Diabetes) is one of the more and more common diseases with serious complications that we need to be aware of. However, not everyone fully understands about this disease. Today, we are offering the most specific and accurate information about diabetes.
What is diabetes?
Diabetes is also known as diabetes. This is one of the chronic diseases that cannot be completely cured, but it can only treat symptoms and slow the progression of the disease.
Diabetes is a metabolic disorder with the following characteristics:
- Chronic hyperglycaemia due to insulin deficiency or decreased sensitivity of insulin or both causes.
- The disease is often accompanied by metabolic disorders of Protide, Carbohydrates and Lipids.
- Perennial diabetes often leads to damage to many organs, especially the kidneys, heart, eyes or nervous system.
Cause – Mechanism of pathogenesis
Reason
There are many causes of diabetes. Here are some common causes:
- Genetics: People with a parent or family member with a history of diabetes are at a higher risk than normal.
- Environment such as unhealthy lifestyle, less exercise, eating a lot of greasy foods, sweets or often stress, … However, interventions can be used to reduce the incidence of disease in schools. this fit.
- Age: Increasing age increases your risk of diabetes. However, it is an irreversible factor.
Mechanism of pathogenesis
Type I diabetes
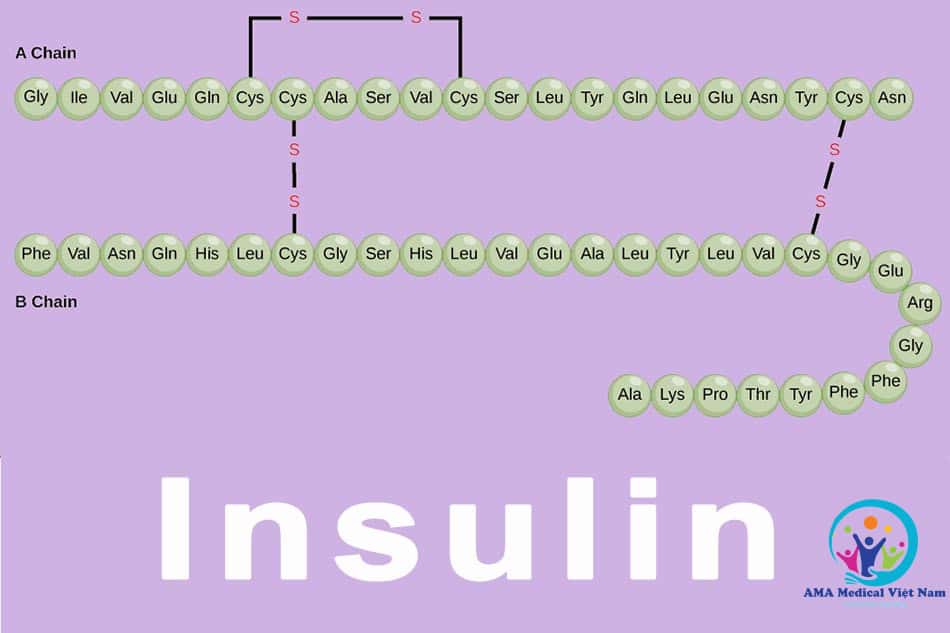
Type I diabetes is considered an autoimmune disease. Because it is a condition in which beta cells in the pancreas are attacked by the body’s own immune system. From there, lead to insulin deficiency, making the blood glucose unable to move into cells. At this time, blood sugar levels are always high, causing many dangerous complications if not detected and treated promptly.
Up to now, the cause of type I diabetes has not been determined exactly. According to experts, some factors such as pancreatic disease, genetics or viral infection … make the immune system think it is the Strangers should attack.
Type II diabetes
Type II diabetes is caused by impaired pancreatic islet cell function, relative insulin decrease, and insulin resistance. This type of diabetes is most common, with a high incidence of up to 90% of all cases.
In the case of insulin-dependent diabetes, it is possible to intervene with measures such as changing the diet, increasing exercise, sports, …
The disease usually starts over a few years and is very difficult to recognize in the early stages until abnormal signs appear or after a blood glucose examination.
Gestational diabetes
Gestational diabetes occurs only in women during pregnancy. The disease can resolve on its own after the baby is born, but it should be noted because it increases the risk of type II diabetes.
The pathogenesis of this type of diabetes is due to an increase in certain female hormones such as estrogen or progesterone, which reduces the ability of insulin to enter cells.
In addition, it may be due to too many dietary substances or psychological changes can also be the cause of gestational diabetes.
Diagnosis and classification
Diagnose
Recommended testing for disease screening and detection in subjects over 45 years of age and has one of the following risk factors:
- BMI ≥ 23
- Have had cardiovascular disease such as hypertension, dyslipidemia, …
- Someone in a family has a history of diabetes
- Have ever been diagnosed with prediabetes or have had previous metabolic disorders.
- Women encounter one of the following conditions: polycystic ovarian syndrome, ever having a baby weighing more than 3.6 kg, a history of gestational diabetes, stillbirth or spontaneous miscarriage.
Diagnose pre-diabetes when you have the following signs:
- Glucose tolerance disorder: after performing oral glucose tolerance test, after 2 hours, blood glucose concentration was measured at 7.8-11.0 mmol / l.
- Fasting blood glucose reduction: after performing the oral glucose tolerance test, after 2 hours, the blood glucose concentration below 7.8 mmol / l or the fasting blood glucose concentration (8 hours after meals) was measured at 6.1 – 6.9 mmol / l
Diagnosis of diabetes is based on 1 of the following 4 criteria:
- Fasting blood glucose concentration ≥ 7.0 mmol / l (≥ 126 mg / dl).
- Blood glucose concentration ≥ 11.1 mmol / l (200 mg / dl) 2 hours after the oral glucose tolerance test.
- HbA1c ≥ 6.5% (48 mmol / mol). The HbA1c assay has been standardized against international standards.
- The clinical symptoms of diabetes such as blood glucose concentration at any time ≥ 11.1 mmol / l (200 mg / dl).
Note in the diagnosis:
- It is best to take blood glucose measurements at 2 different times a day to ensure accuracy.
- In special cases, the method of diagnosis must be clearly stated.
Classify
Diabetes is classified into several different categories, including:
- Type I diabetes mellitus
- Type II diabetes mellitus
- Gestational diabetes
- Some other special form
Treatment
Rule
- Combining medication and appropriate diet and exercise to optimize treatment
- Coordinate treatment of hypoglycemia and correction of some disorders of lipid count, blood clotting capacity (if possible)
- Comprehensive and comprehensive planning with the patient-centered motto
- Prioritize measures that do not use drugs, minimize the use of drugs for treatment.
- Symptomatic treatment and good control of comorbidities
Treatment goals
- Make sure blood sugar is at a reasonable level
- Reached the ideal HbA1c threshold
- Improve patient’s quality of life.
- Prevents disease progression from causing serious complications that can be life-threatening
- Help the patient maintain a reasonable weight and lose weight in overweight or obese subjects.
Medications
Currently, diabetes treatment drugs are available in two forms: oral and injectable:
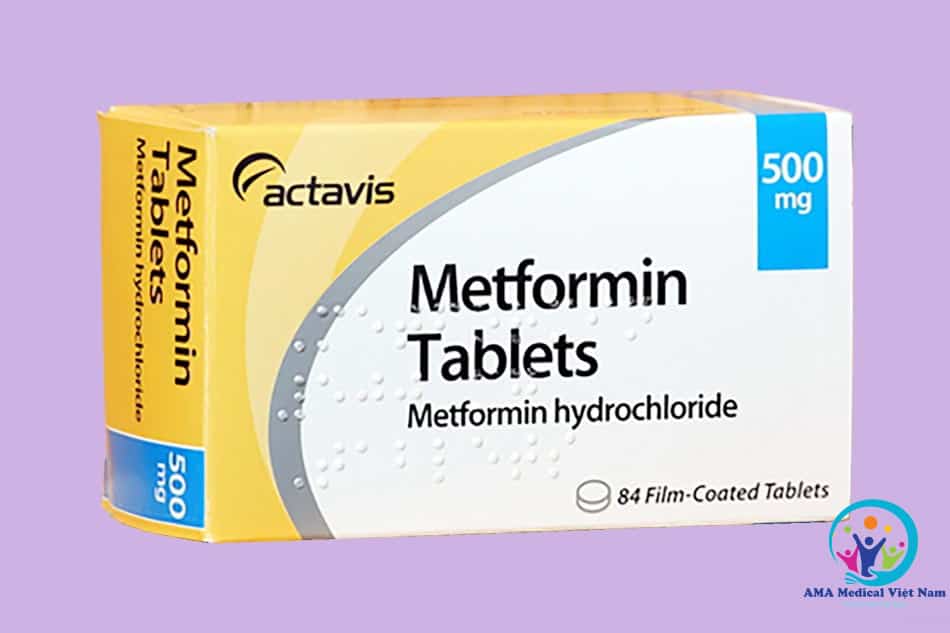
- Oral medication: One of the first drugs in the treatment of diabetes is Metformin. In addition, patients may also be prescribed some other drugs of the Sulfonylurea group (Tolbutamide, Gliclazide, Glimepiride, …), alpha glucosidase enzyme inhibitors (Acarbose), SGLT2 channel inhibitors (Dapagliflozin, Empagliflozin, Canagliflozin). or a group of drugs inhibiting the enzyme DPP-4, TZD (namely Pioglitazone).
- Drugs for parenteral administration: The most common is intramuscular insulin. In addition, drugs in the GLP-1 receptor agonist group are also available.
Treatment without medication
In addition to medications, lifestyle modifications, diet and daily activities also have great effects in treating diabetes.
- Actively exercising, exercising in moderation and properly helps blood sugar return to a safe level while preventing cardiovascular complications.
- In addition, patients should also create a reasonable diet for themselves to control their weight, reduce the risk of increasing or hypoglycemia too much but still have to maintain an adequate supply of nutrients for the body.
- The patient can eat many meals a day or take extra meals to avoid sudden hypoglycemia.
Prevent diabetes
Prevention is also part of treatment with important roles:
- Prevent the occurrence of diabetes mellitus
- For people with risk factors, prevention helps to eliminate risk factors if possible and prevent disease progression.
- In patients with diabetes, prevention helps reduce symptoms, increase quality of life for the patient
Prevention is divided into 2 different levels:
- Level 1: Screen and identify high-risk populations and implement interventions to reduce disease incidence in the community
- Level 2: For those already infected, prevention is the implementation of care and treatment therapies to improve the patient’s quality of life.
Acute complications
Ketoacidosis coma
Ketoacidosis coma is one of the dangerous complications, which can be directly life-threatening if not treated promptly. Because the lack of insulin causes metabolic disorders of proteins, lipids and even carbohydrates.
The cause of this situation is not clearly defined. The incidence in patients with type 1 diabetes is often higher.
Watch out for symptoms like digestive upset (nausea, vomiting, stomach pain), excessive thirst, excessive drinking and urination or blurred vision.
In addition, there are a number of signs that can identify a patient likely to experience a complication. It is a rapid heartbeat, sudden drop in blood pressure, symptoms of dehydration, decreased consciousness or even coma, breathing out the smell of ketones, losing unexplained weight.
Lower blood glucose
Hypoglycemia is also a common complication in diabetics. In clinical practice, this condition is divided into 3 levels:
- Mild: symptoms are usually sweating, trembling limbs and hunger. In this case, the patient is self-medicating and is less dangerous.
- Moderate: with headache, irritability, distraction or drowsiness. This case, if not handled promptly, will easily turn into a serious level.
- Severity: At this time, the blood glucose level is very low. The patient may become lethargic and sometimes experience jerky pain. Need to take the patient to the emergency immediately to ensure safety.
Hyperglycemic coma does not have ketoacidosis
Hyperglycemic coma without ketoacidosis is also called osmotic pressure coma. This complication is common in patients with type 2 diabetes with the incidence in women is higher than in men.
This is a dangerous complication and has a rather conservative prognosis. Even with timely emergency, there is still the possibility of later complications.
Chronic complications
Depending on the organ damaged, chronic complications are classified as follows:
- Pathology in blood vessels: diseases of the glomeruli, retina or coronary vessels, cerebral vessels
- Neuropathy: Usually associated with loss of sensation and decreased mobility
- Combination between blood vessels and nerves: foot ulcers in diabetics.
Above are the most complete and up-to-date information about diabetes. Hope that our article will be useful to you. I wish you will keep the best health, repel all diseases, especially dangerous diseases like diabetes.
Tiếng Việt:
Bệnh tiểu đường (Đái tháo đường) là một trong những căn bệnh ngày càng phổ biến với những biến chứng nghiêm trọng mà chúng ta cần lưu ý. Thế nhưng, không phải ai cũng hiểu được một cách đầy đủ về căn bệnh này. Hôm nay, chúng tôi xin cung cấp những thông tin cụ thể và chính xác nhất về bệnh tiểu đường.
Bệnh tiểu đường là gì?
Bệnh tiểu đường hay còn có tên gọi khác là đái tháo đường. Đây là một trong những căn bệnh mạn tính, không thể điều trị khỏi hoàn toàn mà chỉ có thể điều trị triệu chứng và làm chậm tiến triển của bệnh.
Bệnh tiểu đường là một loại bệnh do rối loạn chuyển hoá với những đặc điểm sau:
- Tăng Glucose máu mạn tính do thiếu hụt Insulin hoặc giảm tính nhạy cảm của Insulin hoặc do cả 2 nguyên nhân.
- Bệnh thường kèm theo những rối loạn chuyển hóa Protide, Carbohydrate và Lipid.
- Tiểu đường lâu năm thường dẫn đến tổn thương ở nhiều cơ quan, nhất là thận, tim mạch, mắt hay hệ thống thần kinh.
Nguyên nhân – Cơ chế bệnh sinh
Nguyên nhân
Có nhiều nguyên nhân dẫn đến bệnh tiểu đường. Dưới đây là một số nguyên nhân thường gặp:
- Di truyền: Những người có bố, mẹ hoặc người thân trong gia đình có tiền sử mắc bệnh tiểu đường có nguy cơ mắc bệnh cao hơn bình thường.
- Môi trường như lối sống không lành mạnh, ít tập luyện thể dục, ăn nhiều đồ dầu mỡ, đồ ngọt hay thường xuyên stress,… Tuy nhiên, có thể sử dụng các biện pháp can thiệp để giảm tỷ lệ mắc bệnh trong những trường hợp này.

- Tuổi: Tuổi càng tăng càng tăng nguy cơ mắc bệnh tiểu đường. Tuy nhiên, nó là yếu tố không thể điều chỉnh được.
Xem thêm: Hiệu ứng giả dược (Placebo Effect) là gì? Nó hoạt động như thế nào?
Cơ chế bệnh sinh
Tiểu đường tuýp I
Tiểu đường tuýp I được xem là một loại bệnh tự miễn. Bởi nó là tình trạng tế bào beta ở đảo tuỵ bị tấn công bởi chính hệ miễn dịch của cơ thể. Từ đó, dẫn đến thiếu hụt Insulin khiến cho Glucose trong máu không có khả năng di chuyển vào trong tế bào. Lúc này lượng đường trong máu luôn ở mức cao gây ra nhiều biến chứng nguy hiểm nếu không phát hiện và điều trị kịp thời.
Cho đến hiện nay vẫn chưa xác định chính xác nguyên nhân gây tiểu đường tuýp I Theo ý kiến của các chuyên gia, một số yếu tố như bệnh lý tại tuyến tụy, di truyền hay nhiễm virus,… khiến hệ miễn dịch tưởng là tác nhân lạ nên tấn công.
Tiểu đường tuýp II
Tiểu đường tuýp II là do suy giảm chức năng tế bào đảo tụy, gây giảm Insulin tương đối và do tình trạng kháng Insulin. Loại tiểu đường này thường gặp nhất, với tỷ lệ mắc bệnh cao, chiếm tới 90% trong tổng số ca mắc.
Trong trường hợp tiểu đường phụ thuộc vào Insulin, có thể can thiệp bằng các biện pháp như thay đổi chế độ ăn uống, tăng cường luyện tập thể dục, thể thao,…
Bệnh thường khởi phát qua một vài năm và rất khó nhận biết trong giai đoạn đầu cho đến khi xuất hiện dấu hiệu bất thường hay sau khi thăm khám đường huyết.
Tiểu đường thai kỳ
Tiểu đường thai kỳ chỉ xảy ra ở phụ nữ đang trong thời gian mang thai. Bệnh có thể tự khỏi sau khi sinh em bé nhưng cũng cần lưu ý vì nó sẽ làm tăng nguy cơ mắc tiểu đường tuýp II.
Cơ chế bệnh sinh của loại tiểu đường này là do sự tăng lên của một số hormon nữ như estrogen hay progesterone gây giảm khả năng tiếp nhận Insulin vào tế bào.
Ngoài ra có thể do chế độ ăn uống quá nhiều chất hay những thay đổi tâm lý cũng có thể là nguyên nhân dẫn đến tiểu đường thai kỳ.
Xem thêm: Bệnh do thực phẩm (Foodborne illness): Chuẩn đoán và quản lí lâm sàng
Chẩn đoán và phân loại
Chẩn đoán
Khuyến cáo làm xét nghiệm để tầm soát và phát hiện bệnh với những đối tượng trên 45 tuổi và có một trong những yếu tố nguy cơ dưới đây:
- BMI ≥ 23

- Từng bị bệnh tim mạch như tăng huyết áp, rối loạn lipid máu,…
- Có người trong gia đình có tiền sử mắc đái tháo đường
- Từng được chẩn đoán tiền đái tháo đường hoặc có các rối loạn chuyển hóa trước đó.
- Nữ giới gặp phải một trong các tình trạng sau: mắc hội chứng buồng trứng đa nang, từng sinh con nặng trên 3.6kg, tiền sử đái tháo đường thai kỳ, thai bị chết lưu hoặc sảy thai tự nhiên nhiều lần.
Chẩn đoán tiền đái tháo đường khi có các dấu hiệu sau:
- Rối loạn dung nạp Glucose: sau khi thực hiện nghiệm pháp dung nạp Glucose bằng đường uống, sau 2 giờ đo lại nồng độ Glucose máu ở mức 7.8 – 11.0 mmol/l.
- Giảm Glucose máu lúc đói: sau khi thực hiện nghiệm pháp dung nạp Glucose bằng đường uống, sau 2 giờ đo lại nồng độ Glucose máu dưới 7.8 mmol/l hoặc nồng độ Glucose máu lúc đói (sau ăn 8 giờ) ở mức 6.1 – 6.9 mmol/l
Chẩn đoán xác định đái tháo dựa vào 1 trong 4 tiêu chí sau đây:
- Nồng độ glucose máu lúc đói ≥ 7,0 mmol/l (≥ 126 mg/dl).
- Nồng độ glucose máu ≥ 11,1 mmol/l (200 mg/dl) ở thời điểm 2 giờ sau nghiệm pháp dung nạp glucose bằng đường uống.
- HbA1c ≥ 6,5% (48 mmol/mol). Xét nghiệm HbA1c đã được chuẩn hoá theo tiêu chuẩn quốc tế.
- Các triệu chứng lâm sàng của đái tháo đường như nồng độ Glucose máu ở thời điểm bất kì ≥ 11,1 mmol/l (200 mg/dl).
Lưu ý trong chẩn đoán:
- Tốt nhất nên thực hiện đo đường huyết vào 2 lần khác nhau trong ngày để đảm bảo chính xác.
- Trường hợp đặc biệt phải ghi rõ phương pháp chẩn đoán.
Phân loại
Đái tháo đường được phân thành nhiều loại khác nhau gồm:
- Đái tháo đường tuýp I
- Đái tháo đường tuýp II
- Đái tháo đường thai kỳ
- Một số thể đặc biệt khác
Điều trị
Nguyên tắc
- Kết hợp dùng thuốc và chế độ ăn uống, luyện tập phù hợp để tối ưu hoá điều trị

- Phối hợp điều trị hạ đường máu và điều chỉnh một số rối loạn về lượng lipid, khả năng đông máu (nếu có thể)
- Lập kế hoạch toàn diện, tổng thể với phương châm lấy người bệnh làm trung tâm
- Ưu tiên các biện pháp không dùng thuốc, hạn chế tối đa việc dùng thuốc điều trị.
- Điều trị triệu chứng và kiểm soát tốt những bệnh mắc kèm
Mục tiêu điều trị
- Đảm bảo lượng đường huyết ở mức hợp lý
- Đạt được ngưỡng HbA1c lí tưởng
- Cải thiện chất lượng cuộc sống người bệnh.
- Ngăn ngừa sự tiến triển của bệnh gây ra những biến chứng nghiêm trọng gây đe doạ tính mạng bệnh nhân
- Giúp người bệnh duy trì cân nặng hợp lý và giảm cân ở những đối tượng thừa cân hay béo phì.
Các loại thuốc
HIện nay, các thuốc điều trị tiểu đường được bào chế dưới 2 dạng là dạng uống và dạng tiêm:
- Thuốc uống: Một trong những thuốc đầu tay trong điều trị tiểu đường là Metformin. Ngoài ra, bệnh nhân cũng có thể được kê thêm một số thuốc khác thuộc nhóm Sulfonylurea (Tolbutamide, Gliclazide, Glimepiride,…), nhóm ức chế enzym alpha glucosidase (Acarbose), nhóm ức chế kênh SGLT2 (Dapagliflozin, Empagliflozin, Canagliflozin) hay nhóm thuốc ức chế enzym DPP- 4, TZD ( cụ thể là Pioglitazone).
- Thuốc dùng đường tiêm: Phổ biến nhất là Insulin tiêm bắp. Ngoài ra, còn có các thuốc thuộc nhóm đồng vận thụ thể GLP-1.
Điều trị không dùng thuốc
Bên cạnh việc dùng thuốc, điều chỉnh lối sống, chế độ ăn và sinh hoạt thường ngày cũng có tác dụng rất lớn trong điều trị tiểu đường.
- Tích cực tập luyện thể dục, thể thao điều độ và hợp lý giúp đường máu trở về ngưỡng an toàn đồng thời ngăn ngừa được các biến chứng tim mạch.
- Ngoài ra, người bệnh cũng nên tạo lập cho mình một chế độ ăn hợp lý để kiểm soát cân nặng, giảm nguy cơ tăng hay hạ đường huyết quá nhiều nhưng vẫn phải duy trì cung cấp đầy đủ các dưỡng chất cho cơ thể.
- Người bệnh có thể ăn nhiều bữa trong ngày hoặc dùng thêm bữa phụ để tránh hạ đường huyết đột ngột.
Phòng ngừa đái tháo đường
Phòng bệnh cũng là một phần của điều trị với những vai trò quan trọng:
- Ngăn ngừa sự xuất hiện của bệnh đái tháo đường
- Với những người có yếu tố nguy cơ thì phòng bệnh giúp loại trừ các yếu tố nguy cơ nếu có thể và ngăn ngừa tiến triển thành bệnh
- Ở bệnh nhân đái tháo đường, phòng bệnh giúp giảm triệu chứng, tăng chất lượng cuộc sống cho người bệnh
Phòng bệnh được chia thành 2 cấp độ khác nhau:
- Cấp 1: Sàng lọc, xác định những đối tượng có nguy cơ cao và thực hiện các can thiệp giúp giảm tỷ lệ mắc bệnh trong cộng đồng
- Cấp 2: Với những người đã mắc bệnh, phòng bệnh là thực hiện các liệu pháp chăm sóc và điều trị để cải thiện chất lượng cuộc sống cho bệnh nhân.

Biến chứng cấp
Hôn mê nhiễm toan-ceton
Hôn mê nhiễm toan – ceton là một trong những biến chứng nguy hiểm, có thể đe dọa trực tiếp tính mạng bệnh nhân nếu không được xử trí kịp thời. Bởi việc thiếu Insulin gây ra các rối loạn chuyển hoá của protein, lipid và cả Carbohydrate.
Nguyên nhân dẫn đến tình trạng này hiện vẫn chưa được xác định rõ ràng. Tỉ lệ xảy ra ở bệnh nhân đái tháo đường tuýp 1 thường cao hơn.
Bạn cần chú ý khi có các triệu chứng như rối loạn tiêu hoá (buồn nôn, nôn, đau bụng), khát nhiều, uống nhiều và tiểu nhiều hoặc có biểu hiện nhìn mờ.
Ngoài ra, có một số dấu hiệu có thể nhận biết bệnh nhân có khả năng gặp phải biến chứng. Đó là tim đập nhanh, huyết áp giảm đột ngột, có biểu hiện thiếu nước, giảm ý thức hoặc thậm chí là hôn mê, thở ra mùi ceton, giảm cân không rõ nguyên nhân.
Hạ Glucose máu
Hạ Glucose máu cũng là một biến chứng thường gặp ở bệnh nhân tiểu đường. Trong lâm sàng, tình trạng này được chia làm 3 mức độ:
- Mức độ nhẹ: các biểu hiện thường là vã mồ hôi, chân tay bị run đi kèm cảm giác đói. Trường hợp này, người bệnh có thể tự điều trị được và ít nguy hiểm.
- Mức độ trung bình: với biểu hiện đau đầu, dễ kích thích, mất tập trung hoặc ngủ gà. Trường hợp này nếu không xử trí kịp thời sẽ dễ chuyển sang mức độ nặng.
- Mức độ nặng: Lúc này, lượng Glucose huyết ở mức rất thấp. Người bệnh có thể hôn mê và đôi khi xuất hiện các cơn đau giật. Cần đưa bệnh nhân đi cấp cứu ngay lập tức để đảm bảo an toàn.
Hôn mê tăng glucose máu không nhiễm toan ceton
Hôn mê tăng Glucose máu không nhiễm toan ceton hay còn gọi là hôn mê tăng áp lực thẩm thấu. Biến chứng này thường gặp ở bệnh nhân tiểu đường tuýp 2 với tỉ lệ mắc ở nữ cao hơn nam.
Đây là một biến chứng nguy hiểm và có tiên lượng khá dè dặt. Ngay cả khi được cấp cứu kịp thời vẫn có khả năng để lại những di chứng về sau.
Xem thêm: Đau mỏi vai gáy là bệnh gì? Nguyên nhân, triệu chứng và cách chữa
Biến chứng mạn tính
Tuỳ vào cơ quan bị tổn thương mà người ta phân loại các biến chứng mạn tính như sau:
- Bệnh lý ở mạch máu: các bệnh lý tại cầu thận, võng mạc hay mạch vành, mạch máu não
- Bệnh lý thần kinh: Thường liên quan đến mất cảm giác và giảm khả năng vận động
- Phối hợp giữa mạch máu và thần kinh: loét chân ở bệnh nhân tiểu đường.
Trên đây là những thông tin đầy đủ và cập nhật nhất về bệnh tiểu đường. Mong rằng bài viết trên của chúng tôi sẽ hữu ích với bạn. Chúc các bạn sẽ giữ cho mình một sức khỏe tốt nhất, đẩy lùi mọi bệnh tật, nhất là căn bệnh nguy hiểm như tiểu đường.
Tài liệu tham khảo
1. Hướng dẫn chẩn đoán và điều trị đái tháo đường type 2. Link: https://kcb.vn/vanban/h%C2%ADuong-dan-chan-doan-va-dieu-tri-dai-thao-duong-type-2
2. Adherence to American Diabetes Association Standards of Care by Rural Health Care Providers. Link: https://care.diabetesjournals.org/content/25/12/2224












